- 2026.5.11
- SL外科・乳腺クリニック
- 投稿者:院長 伊藤 由加志

乳がんに対する手術法は、時代とともに変わってきています。
1980年頃に主流であったハルステッド手術は全乳房およびその背面にある胸筋(大胸筋および小胸筋)と腋窩リンパ節を一括に切除する侵襲の大きいものでした。
この手術を受けられた当時の患者さんにとっては、患側上肢の機能回復が手術後の大きな辛い問題でした。
その後に胸筋の切除の有無は患者さんの予後に影響しないことが証明されたため、1990 年代には胸筋を切除せずに全乳房および腋窩リンパ節を切除する胸筋温存乳房切除術が一般的な手術になりました。
この頃より乳がんの領域に限ってこれを切除して健常な乳房を残す乳房温存手術が年々増えてきて、2003年頃には胸筋温存乳房切除術の数を超え、最近の手術の主流となっています。
このように乳がん手術は徐々に縮小化の方向へ進んできました(図1)。
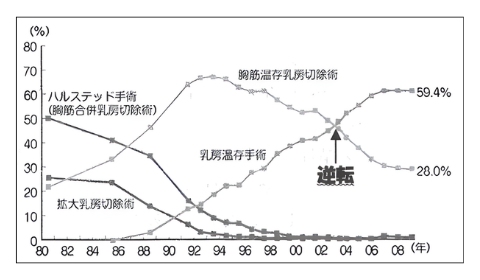 図1.乳がんの手術の変遷(日本乳癌学会ホームページより)
図1.乳がんの手術の変遷(日本乳癌学会ホームページより)
乳がん手術の目的は2つあります。
1つは乳房の中のがんを取り去ることで、乳がんのしこりを含む乳房に対して全切除を行うか、部分的な切除に止めるかという問題があります。
もう1つの目的は転移の可能性のある腋窩リンパ節の転移状況を確認することで、これらの切除(腋窩リンパ節郭清)を行うか否かという問題があります。
今回は1つ目の問題について解説させていただきます。
1.乳がんの広がり診断と切除範囲について
乳がんはミルクの通る乳管を構成している乳管上皮細胞から発生します。
初期には乳管の中でがん細胞が増殖します (乳管内進展病巣)が、そのうちに乳管を突き破ってがん細胞が周辺組織に浸潤しながら増殖を広げます(浸潤病巣)。
実際に乳がんの患者さんを診る際には、硬いしこりを形成している浸潤部分が主な病気の範囲とみなしますが、しこりから周辺にヒゲのような乳管内進展病巣を伴っていることも考慮しなければなりません(図2)。
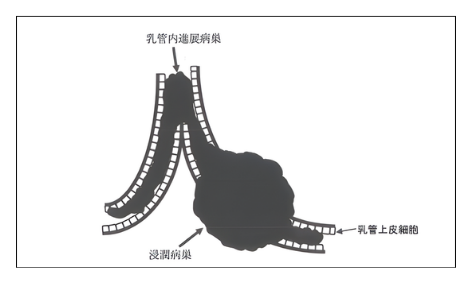 図2.乳管内進展病巣と浸潤病巣
図2.乳管内進展病巣と浸潤病巣
浸潤病巣の範囲はマンモグラフィや超音波検査でほぼ確認できますが、乳管内進展病巣の範囲を評価するためには造影 MRI 検査が有用です(図
3)。
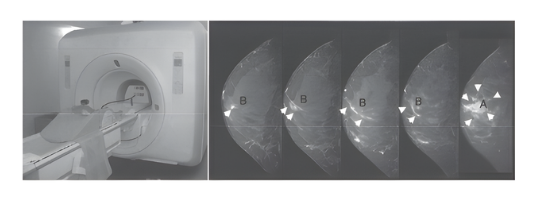 図3.MRI 機器(左)と乳がんの造影 MRI 画像(右)
図3.MRI 機器(左)と乳がんの造影 MRI 画像(右)
がんのしこりである浸潤病巣(A)とこれより乳頭方向へつながる乳管内進展病巣(B)が写し出されている。
これらの検査により乳房内に占めるがん病巣の範囲を把握して、乳房を温存できるか、全切除が必要かを考えます。
がん病巣を含めた切除範囲が乳房のおよそ 1/4 以下であり、切除後に形の整った乳房を残せる見込みのある場合には、患者さんの希望があれば乳房温存手術を行います。
その際には、病巣の範囲から1~2センチの安全域を置いてがんの取り残しのないように切除を行います(図4)。
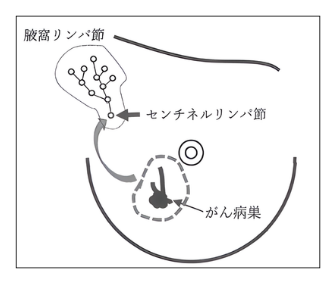 図4.乳房温存手術と腋窩リンパ節の中のセンチネルリンパ節
図4.乳房温存手術と腋窩リンパ節の中のセンチネルリンパ節
画像検査で評価したがん病巣の範囲から1~2センチの安全域を置いて部分的に乳房を切除する。
次回のエスエルニュースでは、腋窩リンパ節郭清を省略することを目的としたセンチネルリンパ節生検についてのお話を予定しています。
(エスエル医療グループニュース No.146 2017年8月)
関連する診療内容:

