- 2025.9.22
- SL外科・乳腺クリニック
- 投稿者:院長 伊藤 由加志

近年、女性の乳がんが徐々に増え続けていて、現在では 11 人の女性に1人が生涯に乳がんを発症すると言われています。
その一方で乳がんに対する治療が大きく進歩したことにより、早期に発見して適切な治療を行えば治る可能性の高い病気となっています。
女性にとって普段から乳がんに注意することが必要となりますが、どのような乳がん発症リスクがあり、それに対してどのように対策ができるかを考えてみたいと思います。
1.発症頻度と死亡率の特徴
がんに罹患する頻度を内臓別にみると、女性では乳がんが最も高く、次いで大腸がん、胃がんの順になっています。
しかし、がん死亡数では大腸がん、肺がん、膵がんに次いで乳がんは第4位になります。
これは他部位のがんと比べて乳がんでは比較的予後の良好な割合が多いこと、乳がん検診の普及により早期がんの割合が増えていること、乳がんに対する治療成績が向上していることなどに起因します。
また、年齢別罹患率をみると多くの他臓器のがんは年齢が高くなるにつれて増加する傾向があることと比べ、乳がんでは 40 歳台後半~ 60 歳台後半までの年代でそのピークがみられることも特徴のひとつです(図1)。
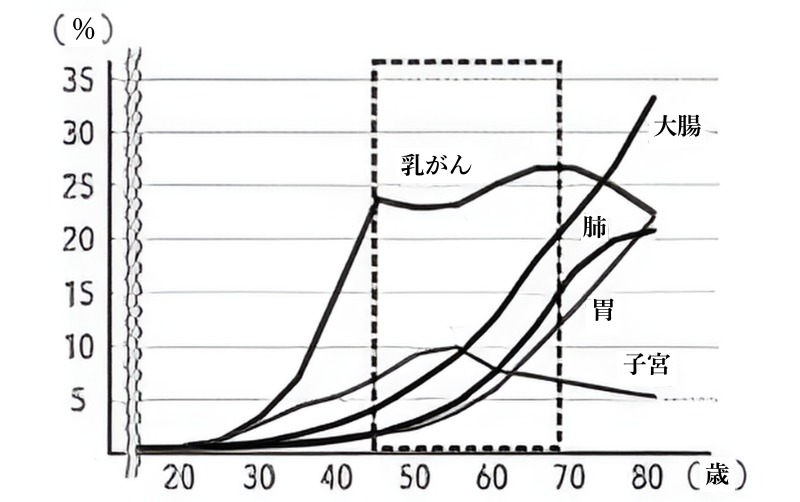 <図1.年齢階層別罹患率(2019 年、女性国立がん研究センター)>
<図1.年齢階層別罹患率(2019 年、女性国立がん研究センター)>
これらの情報から乳がん検診をより強く意識する必要のある年代は 40 ~ 60 歳台と考えるわけですが、その前後の年代は乳がんを発症することがないわけではありません。
若年女性の乳がんも徐々に増加していて、45 歳以降の乳がんと比べて進行がんの割合が多いと言われています。
2.発症リスク因子
日本人における生活習慣因子と乳がんの発症には、アルコール、肥満、身体活動が関連あり、または可能性が高いとされています。
過度なアルコール摂取を控えること、肥満を避けるために体重を管理すること、スポーツなどの身体活動量を増やすことが重要と考えられます。
生理・生殖に関連するリスク因子としては、初経年齢が早いこと、閉経年齢が遅いこと、出産歴や授乳歴がないこと、初産年齢が遅いことがあげられています。
また、家族に乳がんの罹患者がいた場合にその発症リスクは増加し、その血縁者が遺伝的に近いほど、また乳がん罹患者の人数が多いほどリスクは増加するとされます。
低用量経口避妊薬や月経困難症治療薬の服用は乳がん発症リスクを増加させる可能性が示されていますが、含有される女性ホルモン(エストロゲン)の種類や量によってはリスクが増加しない可能性もあります。
婦人科では処方薬による乳がんリスクを考慮して、必要があれば患者さんに乳がん検診を勧められることと思います。
以上のように年代別発症頻度、生活習慣因子、生理・生殖に関連する因子、ホルモン治療薬、遺伝などが乳がんの発症に影響を及ぼしていること
が報告されていますので、これらのリスク因子を参考にしてご自身の対策を考えていただきたいと思います。
3.検診と自己検診の重要性
乳がんに対する対策として重要なことは早期発見であり、その手段として乳がん検診と自己検診があります。
日本では乳がんの好発年齢に合わせて 40 歳以上の女性に対して2年に1回のマンモグラフィ(図2)による検診が推奨されています。
これにもとづいて各市町村が提供する乳がん検診の制度があります。
対象年齢、検診方法や受診者負担金に多少の違いがありますので、お住まいの自治体ホームページや保健センターでご確認いただくことが必要です。
 <図2:マンモグラフィ>
<図2:マンモグラフィ>
またこれ以外には人間ドックや職域検診で行う任意型の乳がん検診もあります。
乳がん検診とは本来は乳房について無症状の方が受ける制度です。
乳房のしこりやひきつれ、乳首からの血性分泌物などの症状を自覚する場合には次の乳がん検診を待たずに、健康保険を用いて専門の医療機関を受診しましょう。
限られた検査方法での乳がん検診を受けた場合には総合的な評価よりやや精度が落ちること、乳腺の病変の有無や良悪性の区別をその場で判定されずに結果報告が後日になることなど不利な点があります。
乳がん検診で異常なしと判断されたら、今のご自身の乳房の状態が変わらないことを日頃からの自己検診で確認しましょう。
触ってもわからないと言われる方がみえますが、入浴や着替えの際に乳房を見て、触る習慣をつけていれば、ご自身の乳房の状態をよく知るこ
とができるようになり、何か変化がある場合にはより早く気づくことと思います。
(エスエル医療グループニュース No.169 2025年4月)
関連する診療内容:

